O Que é Tendinite?
Tendinite é o termo médico que define o processo inflamatório que acomete o tendão (radical tendonis, do latim científico, + sufixo ite, que, na medicina, refere-se ao processo inflamatório).
Tendão, por sua vez, é uma parte do músculo (mais precisamente, do músculo estriado esquelético). O conjunto dos músculos estriados esqueléticos constituem, junto com ossos, ligamentos e articulações, o Sistema Músculo-Esquelético. Esse tipo específico de músculo apresenta contração voluntária, ou seja, obedece à vontade do indivíduo. E é o responsável pelos movimentos dos membros do corpo humano. O tendão é formado por tecido conjuntivo denso, com fibras colágenas (Colágeno Tipo I) organizadas de forma paralela, com extrema resistência às forças de tensão. O tendão conecta o ventre muscular (porção vermelha do músculo, onde localizam-se os sarcômeros – unidades funcionais responsáveis pela contração muscular) ao osso. É, portanto, fundamental para produzir movimento articular.
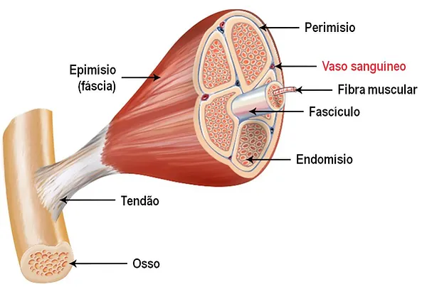
Inflamação é a resposta do organismo a uma agressão. As causas mais comuns são:
- trauma – incluindo cirurgias
- agentes físicos – como fatores mecânicos, calor ou frio
- agentes químicos – como substâncias ácidas, cáusticas, oxidantes ou corrosivas
- infecções
O processo inflamatório tem 2 objetivos:
- Eliminar o agente agressor
- Reparar o dano aos tecidos, por regeneração ou cicatrização
A inflamação é a responsável pelos sintomas e, consequentemente, pelas queixas do paciente.
- Qual é o Médico Que Trata as Tendinites?
- Qual é a Diferença Entre Tendinite, Tendinose e Tendinopatia?
- Tendinite é Comum?
- 5 Causas Frequentes de Tendinites
- Descubra Em Que Partes do Corpo as Tendinites São Mais Comuns
- Como Saber Se Eu Tenho Tendinite?
- Minha Tendinite é Aguda ou Crônica?
- 9 Tipos de Tratamentos Para Tendinites
- Qual é o Melhor Tratamento Para o Meu Caso?
- Conclusão
Qual é o Médico Que Trata as Tendinites?
O médico que trata as Tendinites é o Ortopedista
Dr. Artur é médico ortopedista, com mais de 19 anos de experiência, e atende no Rio de Janeiro.
O médico que trata as Tendinites é o Ortopedista
Dr. Artur é médico ortopedista, com mais de 19 anos de experiência, e atende no Rio de Janeiro.
Na sua consulta particular, o Dr. Artur vai te deixar à vontade para relatar as suas queixas. A seguir, irá explicar todas as suas dúvidas de maneira calma e sem pressa. Você sairá da consulta com todas as informações e orientações para tratar a sua tendinite e se livrar das dores.
Na sua consulta particular, o Dr. Artur vai te deixar à vontade para relatar as suas queixas. A seguir, irá explicar todas as suas dúvidas de maneira calma e sem pressa. Você sairá da consulta com todas as informações e orientações para tratar a sua tendinite e se livrar das dores.

Qual é a Diferença Entre Tendinite, Tendinose e Tendinopatia?
Tendinite é o processo inflamatório do tendão. Comumente, utiliza-se este termo isoladamente em referência à manifestação aguda (tendinite = tendinite aguda) que ocorre, na maioria das vezes, como resultado de um esforço excessivo ou de uma lesão recente.
Tendinose é o termo utilizado para condições crônicas (tendinose = tendinite crônica). A causa, habitualmente, é um esforço repetitivo ao longo do tempo, que provoca microtraumas de repetição, que não cicatrizam adequadamente. Não há inflamação aguda. Neste caso, observam-se pequenas lesões e degeneração tecidual.
Tendinopatia: é um termo genérico e abrangente. Refere-se a qualquer tipo de doença ou lesão que afete o tendão. Engloba tanto processos agudos quanto crônicos. Tendinite e tendinose são tipos de tendinopatias.
Tendinite é Comum?
As tendinites são condições comuns no Brasil, afetando uma parcela significativa da população. Estima-se que aproximadamente 10 a 15% dos brasileiros sofram de algum tipo de tendinopatia ao longo da vida. Esses distúrbios são particularmente prevalentes entre atletas, trabalhadores manuais e pessoas idosas. Segundo dados do Sistema Único de Saúde (SUS), houve um aumento considerável no número de consultas e tratamentos relacionados a essas condições nos últimos anos, refletindo uma crescente conscientização e busca por cuidados médicos.
As tendinopatias provocam impactos nas atividades de lazer dos pacientes, principalmente no desporto. As condições crônicas justificam parte significativa do absenteísmo ao trabalho.
5 Causas Frequentes de Tendinites
As causas das tendinites são multifatoriais, e envolvem uma combinação de fatores mecânicos, biológicos e ambientais:

- Sobrecarga e Uso Excessivo: A principal causa é a sobrecarga mecânica dos tendões, resultante de movimentos repetitivos e/ou sobrecarga repentina. Atletas, especialmente corredores, jogadores de tênis e de basquete, são particularmente suscetíveis. Trabalhadores que realizam atividades manuais repetitivas, como operários da construção civil e digitadores, também apresentam alto risco. Os microtraumas contínuos ao tendão são os responsáveis pela dor e pelas limitações resultantes.
- Fatores Genéticos e Idade: Certos indivíduos podem ter uma predisposição genética para desenvolver tendinite. Além disso, o envelhecimento faz com que os tendões percam elasticidade e força, tornando-os mais suscetíveis a lesões e inflamações.
- Fatores Biomecânicos: Desalinhamentos posturais, posturas inadequadas e uso incorreto de calçados podem contribuir para o desenvolvimento de tendinites e tendinopatias (comuns em ambientes de trabalho onde a ergonomia não é otimizada). Desvio da postura ou fraqueza muscular podem resultar em estresse excessivo nos tendões. Isso pode ocorrer devido a diferenças na força ou flexibilidade muscular.
- Doenças Sistêmicas: Condições como diabetes, artrite reumatoide e distúrbios da tireoide podem predispor os indivíduos a problemas nos tendões devido a alterações metabólicas e inflamatórias.
- Traumas Agudos: Lesões diretas ou impactos nos tendões, como contusões ou cortes, podem desencadear processos inflamatórios agudos e degenerativos. Um processo inflamatório agudo pode tornar-se crônico.
Descubra Em Que Partes do Corpo as Tendinites São Mais Comuns
- Ombros: As lesões do manguito rotador comprometem os músculos estabilizadores do ombro e são muito frequentes a partir da 5a década de vida.
- Joelhos: Tendinites patelares são frequentes e relacionadas aos praticantes de esportes de impacto como corridas e jogos como futebol, vôlei e basquete. Todas essas modalidades são muito populares no Brasil.
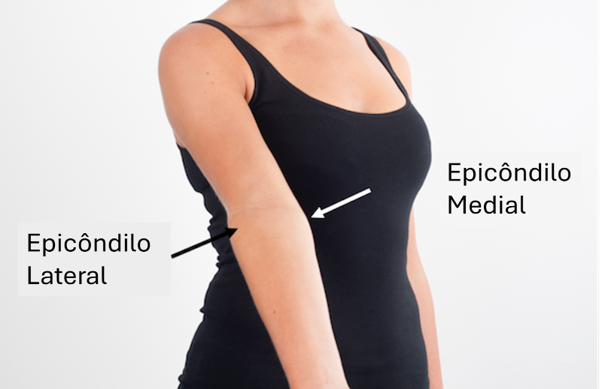
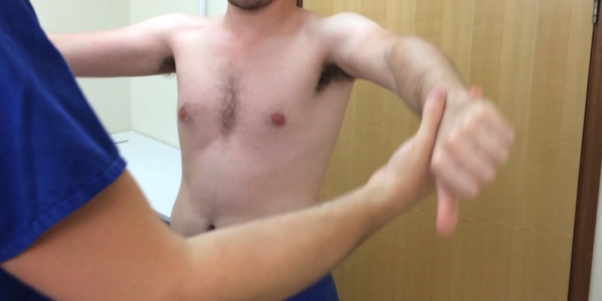
- Cotovelos: Os cotovelos podem apresentar tendinites nas inserções do bíceps (anteriormente), do tríceps (região posterior) e nas laterais, nas regiões denominadas de epicôndilos. Por isso essas tendinites são chamadas de epicondilites. Elas são relacionadas a movimentos e esforços dos punhos. As epicondilites são frequentes, dolorosas e limitantes, uma vez que apresentam agudização da dor aos movimentos de prono-supinação (ao girar o antebraço) e de preensão (ao fazer força para segurar objetos com as mãos).
- Punhos e mãos: Os punhos e as mãos sofrem constantemente com processos de tendinites como resultado da sobrecarga provocada pelo trabalho (trabalhos manuais como costureira, cozinheira, ou atividades burocráticas com uso do computador). O uso cada vez mais intensivo de eletrônicos (como aparelhos celulares e videogames) também está relacionado ao aumento da frequência desta condição.
- Tornozelos: O tendão de Aquiles é frequentemente acometido por tendinites. Pacientes com diabetes estão sob maior risco. Processos crônicos no tendão de Aquiles podem enfraquecer essa estrutura ao ponto de causar a sua ruptura completa.
Como Saber Se Eu Tenho Tendinite?
O diagnóstico das tendinites é baseado numa combinação de história clínica, exame físico e exames de imagens:
- História Clínica: A dor é, invariavelmente, a principal queixa do paciente. Também são muito frequentes as limitações nas atividades físicas, incluindo esportes ou hobbies do paciente. O trabalho é outro aspecto que deve ser abordado, pois muitas vezes as dores prejudicam o seu desempenho normal (e, muitas vezes, a atividade profissional tem uma relação causal com a tendinite).
O médico colhe informações detalhadas sobre o sintoma, incluindo localização, duração, intensidade da dor e atividades que provocam piora ou melhora.. Também é importante investigar antecedentes de lesões e atividades físicas. A história clínica é quase sempre negligenciada e desvalorizada tanto pelo médico quanto pelo paciente. E é o aspecto principal a ser explorado na investigação diagnóstica. Somente através de uma história clínica detalhada e ampla, é possível chegar à causa da tendinite. Se a origem do problema não for descoberta, é provável que os sintomas retornem, mesmo que sejam tratados num primeiro momento. - Exame Físico: O médico precisa palpar os tendões afetados, realizar testes de força e amplitude de movimento. A seguir, avalia detalhadamente a função do membro, através de testes e manobras específicas para cada grupamento miotendíneo. Também por meio do exame físico são detectados possíveis sinais de inflamação, como: calor (o local fica quente), rubor (a área fica avermelhada) e edema (inchaço da região). O exame físico permite ao médico confirmar que as queixas são devidas ao processo de tendinopatia e afastar outras possibilidades, como problemas articulares, ligamentares ou ósseos.
- Exames de Imagens: os exames de imagens são complementares. Significa dizer que são utilizados para confirmar ou descartar a hipótese diagnóstica formulada após a história clínica e o exame físico.
- Ultrassonografia (USG): Método de imagem cada vez mais difundido para avaliar a estrutura dos tendões, identificar inflamação, ruptura parcial ou total, e presença de calcificações. Apresenta uma vantagem importante sobre os demais tipos de exames porque permite avaliação dinâmica do tendão. O médico pode visualizar, através do ultrassom, o movimento do tendão e das articulações relacionadas a ele. Uma limitação deste método é que ele depende da experiência e da competência técnica de quem o executa.
- Ressonância Magnética (RNM): Indicada nos casos mais complexos, a RNM fornece imagens com muitos detalhes anatômicos dos tendões e das estruturas adjacentes (ossos, cartilagens, articulações, músculos e ligamentos). Apresenta informações minuciosas e ajuda a identificar lesões sutis e distinguir entre alterações agudas e crônicas. As limitações deste método são o custo (ainda muito elevado) e o desconforto experimentado por pessoas que sofrem de claustrofobia.
- Radiografia (Raios X ou RX): Embora menos utilizada para o diagnóstico de tendinopatias, pode ser indicada para avaliar calcificações e alterações ósseas associadas. O RX não permite visualizar diretamente os tendões (e outras partes moles), mas é extremamente útil para excluir outras causas de dor (principalmente relacionadas aos ossos e articulações). Olhos mais experientes também podem perceber sinais indiretos de tendinopatias nos exames de RX. Outra vantagem deste método é o baixo custo.
- Ultrassonografia (USG): Método de imagem cada vez mais difundido para avaliar a estrutura dos tendões, identificar inflamação, ruptura parcial ou total, e presença de calcificações. Apresenta uma vantagem importante sobre os demais tipos de exames porque permite avaliação dinâmica do tendão. O médico pode visualizar, através do ultrassom, o movimento do tendão e das articulações relacionadas a ele. Uma limitação deste método é que ele depende da experiência e da competência técnica de quem o executa.
Minha Tendinite é Aguda ou Crônica?
As causas e os sintomas das tendinites agudas e crônicas são muito semelhantes. Entretanto, os processos fisiológicos desses dois tipos de inflamação são totalmente diferentes. E isso tem implicações no tratamento e na evolução da doença. A principal distinção da tendinopatia aguda para a crônica é o tempo decorrido desde o início da dor:
- Aguda: dura de algumas horas até poucos dias
- Crônica: dura desde alguns dias até vários meses
9 Tipos de Tratamentos Para Tendinites
- Repouso e Modificação da Atividade: Repouso não é sinônimo de evitar qualquer tipo de movimento ou manter o membro imobilizado. A ideia é evitar as atividades que provocam sobrecarga mecânica no tendão e, consequentemente, pioram a dor. Movimentos controlados, alongamentos e atividades sem sobrecarga e sem impacto são benéficos durante o processo de cicatrização do tendão. A importância de se identificar a causa do processo de tendinopatia (através da história clínica) é crucial para o médico orientar as modificações necessárias para evitar o estresse mecânico e permitir a recuperação do tendão.
- Termoterapia: Aplicações de gelo ou calor locais auxiliam a reduzir a inflamação e a dor. Esses dois métodos mecânicos apresentam propriedades anti-inflamatórias semelhantes e a escolha entre eles depende principalmente da resposta do paciente. Há uma tendência de se preferir o gelo para tratar lesões agudas (normalmente associadas a inchaço) e o calor para aliviar processos crônicos (o calor favorece os processos de cicatrização do tendão degenerado).
- Medicamentos: Os anti-inflamatórios não esteroides (AINEs) são os medicamentos de primeira escolha para aliviar a dor de forma mais rápida e eficiente. Apesar do nome, o objetivo dessa classe de medicamentos não é interromper a resposta inflamatória, que, na verdade, é fundamental para reparar o tendão acometido. Nos casos específicos de sensibilidade aos anti-inflamatórios (gastrite, úlcera, ou mesmo alergia medicamentosa), podem ser utilizados analgésicos comuns ou até analgésicos da classe dos opióides em substituição.
- Fisioterapia: Programas de reabilitação são armas poderosas no tratamento das tendinopatias agudas ou crônicas. Entretanto, para serem eficazes, devem ser individualizados. A equipe que assiste o paciente precisa identificar o tipo de lesão e deve compreender quais as suas necessidades e limitações para propor um protocolo específico e personalizado. Normalmente, os exercícios são organizados em fases. O objetivo inicial, enquanto o paciente ainda sofre com dores intensas, é preservar a função e a mobilidade dos tendões e das articulações. À medida que o tratamento avança e a dor alivia, inicia-se o trabalho de fortalecimento muscular, como forma de preparo ao retorno das atividades habituais e prevenção das recidivas.
- Órteses: O uso de dispositivos de suporte, como: cotoveleiras, munhequeiras, joelheiras, cintas e tensionadores são bastante úteis como auxiliares para o controle da dor. Além desses, alguns pacientes se beneficiam do uso de bengalas, muletas, tipóias, e outros tipos de imobilizadores. Estes são particularmente úteis nos casos de dores mais intensas.
- Intervenções Minimamente Invasivas: Infiltrações com Corticosteróides podem ser utilizadas para reduzir a inflamação nos casos refratários. Seu uso deve ser cauteloso devido ao risco de enfraquecimento dos tendões e efeitos colaterais locais. É fundamental que esse tipo de tratamento seja indicado e executado por um médico especialista experiente. Pode ser infiltrado juntamente com anestésico, o que ajuda a aliviar a dor ainda mais rapidamente. A Proloterapia é outra técnica minimamente invasiva que auxilia o tratamento das tendinites. Consiste na injeção de substâncias com objetivo de ativar a resposta inflamatória que leva à recuperação e reativação celulares.
- Terapia por Ondas de Choque (TOC): O aparelho de TOC transmite energia de forma controlada aos tecidos lesionados, com objetivo de estimular a neoangiogênese (formação de novos vasos sanguíneos) e ativar a resposta inflamatória para cicatrizar os tecidos. Produz a cicatrização dos tendões e reduz a dor.
- Tratamentos Experimentais: Estão em desenvolvimento tratamentos que prometem acrescentar recursos importantes num futuro próximo. É importante enfatizar que, na atualidade, ainda não apresentam embasamento científico consistente e seu uso só é permitido, no Brasil, dentro de protocolos de pesquisa. As Terapias Biológicas, que utilizam células-tronco e outros agentes biológicos para tratar tendinopatias agudas e crônicas, são exemplos desses métodos terapêuticos.
- Intervenção Cirúrgica: Indicada nos casos refratários ao tratamento conservador e onde há ruptura completa do tendão ou lesões estruturais significativas. A dor nesses casos costuma ser intensa, com necessidade de uso contínuo de medicamentos analgésicos ou anti-inflamatórios. Além disso, ocorre comprometimento importante da junção miotendínea. A cirurgia pode envolver desbridamento do tendão, reparo ou reconstrução.
Qual é o Melhor Tratamento Para o Meu Caso?
Não existe um protocolo único para tratar uma tendinite. O ortopedista baseia-se inicialmente no tipo (aguda ou crônica) e na causa da lesão (sobrecarga, biomecânica, traumática, ocupacional, etc). Diversos outros fatores individuais são considerados. Principalmente a aceitação do paciente, a gravidade dos sintomas e a resposta dos sintomas às intervenções iniciais. Frequentemente, é necessário combinar diversas modalidades terapêuticas para obter a cura.
Conclusão
As tendinites representam um desafio significativo de saúde pública no Brasil, afetando uma ampla gama de indivíduos. A abordagem ideal envolve a combinação de prevenção, diagnóstico precoce e tratamento adequado, adaptado às necessidades específicas de cada paciente. Com a crescente conscientização e avanços nas opções terapêuticas, é possível melhorar significativamente a qualidade de vida dos pacientes afetados por essas condições. Diante das diversas opções de tratamento, é fundamental contar com um especialista experiente que saiba utilizar a combinação mais apropriada para cada paciente.
